
Sa zabrinutošću sam pročitala nedavno objavljeni rad u časopisu The BMJ koji procjenjuje povezanost između cijepljenja protiv humanog papiloma virusa (HPV) i incidencije invazivnog raka vrata maternice. Također sam čitala i “peer review” proces da bih saznala kako je uopće ovaj rad objavljen, a bilo je tu dovoljno nepoznanica i samim recenzentima.
Piše: dr.sc. Ivana Pavić
Iako studija prikazuje dokaze koji upućuju na značajnu zaštitnu učinkovitost, nekoliko temeljnih metodoloških ograničenja ukazuje na mogućnost pristranog zaključivanja i precjenjivanja veličine učinka.
Na žalost, ono što se dogodilo u našem javnom prostoru je da su vijesti središnjih medija objavljivale o toj studiji kao „o svetom gralu“, stručnjake koji zagovaraju ovo cjepivo još nisam pitala, no vidljivo je kako se po nekim društvenim mrežama dijeli netočna informacija.
Nije da studija ne valja, nego nije dovoljno jaka da bi se u javnom prostoru moglo stavljati velike natpise po javnim medijima, te širiti ovakve natpise po društvenim mrežama (slika niže, privatna zbirka).
Preliminarni zaključak može se sastaviti na sljedeći način: ovakvo istraživanje nije nužno greška, ali je: strukturno ograničenje dizajna koje može dovesti do:
- precjenjivanja zaštite, pogotovo u mlađim kohortama i to je jedna od najkritičnijih točaka ako bi se trebala izdvojiti samo jedna stvar ovog opsežnog istraživanja, a to je da: uspoređuju:
- mlađe (niži prirodni rizik) nasuprot starije (viši prirodni rizik), a onda se razlike pripisuju cjepivu (!).
U prvom dijelu ću se koristiti malo stručnijim terminima kako bih pokazala gdje ta studija uopće ne može zadovoljiti kriterije za biti ovako pompozno najavljena, a kasnije ću objasniti jednostavnijim jezikom i sumirati sve na jedan slajd koji svima može pomoći u razumijevanju.
Prvo, usporedbe između različitih rođenih kohorti inherentno miješaju učinke dobi, razdoblja i kohorte. Mlađe, pretežno cijepljene kohorte još nisu dosegnule dob u kojoj incidencija raka vrata maternice doseže vrhunac, dok su starije, uglavnom necijepljene kohorte već u skupinama s višim rizikom. Ova strukturna neusporedivost ne može se u potpunosti ukloniti statističkim prilagodbama te postoji značajan rizik da uočene razlike odražavaju dobno uvjetovane razlike u riziku, a ne isključivo učinak cijepljenja (1,2).
Drugo, trajanje praćenja mlađih kohorti nedostatno je s obzirom na dobro poznato razdoblje latencije od približno 10–20 godina između infekcije HPV-om i razvoja invazivnog raka vrata maternice (3). Posljedično, analiza može prvenstveno obuhvaćati rane faze bolesti, dok se istodobno prerano izvode zaključci o dugoročnoj prevenciji raka.
Treće, izostanak prilagodbe za ključne bihevioralne odrednice izloženosti HPV-u—posebno seksualno ponašanje—predstavlja važan izvor nekontroliranog zbunjujućeg učinka. Ovi čimbenici snažno utječu na stjecanje i perzistenciju HPV infekcije te se mogu sustavno razlikovati između cijepljenih i necijepljenih skupina (4).
Četvrto, početni klinički status nije adekvatno uzet u obzir. Osobito je značajan izostanak stratifikacije prema prethodno postojećoj cervikalnoj intraepitelnoj neoplaziji, budući da cijepljenje ne utječe na već postojeće lezije. Svaka neravnoteža u početnoj prevalenciji može izravno pristrano utjecati na procjene rizika invazivnog raka (5).
Peto, različita razina sudjelovanja u programima probira raka vrata maternice uvodi značajan rizik detekcijske pristranosti. Osobe koje se cijepe mogu ujedno biti sklonije preventivnoj zdravstvenoj skrbi, što dovodi do ranijeg otkrivanja i liječenja prekanceroznih lezija, te time smanjenja progresije u invazivnu bolest neovisno o statusu cijepljenja (6).
Dodatno, studija ne uzima u obzir kronična upalna stanja, koinfekcije ni širu imunološku varijabilnost, koji svi mogu utjecati na perzistenciju HPV-a i karcinogenu progresiju.
Ključno je naglasiti da ova ograničenja ne djeluju izolirano, već vjerojatno kumulativno i u istom smjeru, sustavno smanjujući opaženi rizik u cijepljenim kohortama. To otvara mogućnost da prijavljena veličina učinka barem djelomično odražava metodološki uvjetovanu distorziju, a ne isključivo uzročni odnos.
Iako su nalazi u skladu s mogućom zaštitnom ulogom HPV cjepiva, trenutna analiza ne pruža dovoljno čvrstu osnovu za razinu uzročnog zaključivanja koja se implicira.
Stoga pozivam na oprez u interpretaciji te preporučujem da buduće analize daju prednost usporedbama unutar kohorti, duljem razdoblju praćenja i sveobuhvatnijem prilagođavanju za bihevioralne, kliničke i probirne varijable.
Kada bi se to prevelo u normalan jezik da nas razumije puno ljudi koji nemaju veze s istraživanjima onda bi to izgledalo na sljedeći način:
Kad kombiniraš sve točke:
- spolno ponašanje, imunološki status, postojeće lezije, liječenje, screening; dobiješ višeslojni confounding (zbunjujući podaci, ili podaci koji onemogućuju jasno razumijevanje) koji ide u ISTOM smjeru, što u zaključku znači da svi ovi spomenuti biasi (sustavne greške) mogu pojačati privid zaštite.
Ključno je za shvatiti, da ovdje nije problem jedan faktor nego kumulativni efekt više neizmjerenih varijabli, a moj recenzentski komentar u jednoj jedinoj rečenici bi glasio:
„Odsutnost prilagodbe za seksualno ponašanje, početni CIN status, upalni komorbiditeti, povijest liječenja i učestalost probira uvodi značajno rezidualno zbunjujuće faktore koji mogu materijalno utjecati na uočenu povezanost.“
(s time mislim da su taj zaključak pretočili u naslov medijskih objava)
I tu još jednom mora biti kristalno jasno, nije samo “dob problem” nego cijeli niz bioloških i ponašajnih varijabli koje nisu kontrolirane, a ovo gore pokriva baš ključne točke koje bi i iskusni recenzenti tražili kao:
- problem neusporedivih kohorti (dob + vrijeme),
- latentni period bolesti, koji još nije “odrađen” u mlađima,
- nedostatak kontrole za spolno ponašanje,
- baseline „Cervical intraepithelial neoplasia“,
- screening,
- kronične upalne i imunološke faktore,
- i najvažnije kumulativni efekt confoundinga (zbunjujućih faktora) u istom smjeru koje zajednički vodi zaista do zaključka koji je vrlo osjetljiv na precjenjivanje efekta (u ovom slučaju ne može se reći da efekt nije precijenjen).
Ključni problem je dizajn studije jer studija koristi: population-based cohort (Švedska), podjela po birth cohorts i tu je najveća kritika jer automatski uvodi age effect (dobni efekt), kohrtni efekt (cohort effect) i vremenski efekt (period effect) i time dobijemo prethodno spomenuti confounding: age–period–cohort confounding koji pripada u jedan od najtežih problema u epidemiologiji i rijetko se potpuno može riješiti statistikom budući da populacija nije homogena jer u problem dolazi:
Problem 1.: dob ≠ ista; necijepljene su starije; cijepljene su mlađe jer prirodni rizik raka raste eksponencijalno s dobi što znači da bazični (baseline) rizik NIJE usporediv.
Problem 2.: selekcija (selection bias) je u sljedećem: starije žene koje same biraju cjepivo, a mlađe su u organiziranom programu i tu postoje moguće razlike u zdravlju, ponašanju, screeningu pa se u ovom slučaju dolazi do nove sustavne greške (healthy user bias), ili sustavna greška bazirana na zdravstvenom stanju.
Problem 3.: Praćenje (follow-up) je kritična slabost studije jer se tu nalazi latencija bolesti, odnosno cervikalni karcinom razvija se 10–20 godina nakon HPV infekcije, što ujedno znači da žene cijepljene s 12–15 godina još NISU dosegle puni rizik, a rezultat toga biti će umjetno nizak broj slučajeva u cijepljenoj skupini.
Problem 4.: Statistička analiza: tu se pokušavalo prilagoditi za dob, odnosno koristiti hazard modele, ali sljedeći problem koji tu nastupa, da statistička prilagodba NE može u potpunosti riješiti je različito trajanje izloženosti, različite biološke faze života, i onda imamo ostatne faktore koji mogu zbunjivati (residual confounding).
Problem 5.: Ishod u praćenju: karcinom vrata maternice: u konačnici je rijedak događaj. Invazivni cervikalni karcinom je relativno rijedak, pogotovo u mlađima, radi se o malom broju događaja = i zbog toga se tu pojavljuje veća osjetljivost na male sustavne greške (bias), slučajne varijacije.
Problem 6.: Interpretacija u kojoj autori implicitno rade skok od manje slučajeva u cijepljenih do cjepivo uzrokuje smanjenje raka. Tu postoji ogroman problem i to može vrijediti jedino i samo jedino ako su skupine su usporedive i ako je follow-up (praćenje) dovoljan, a u ovome ovdje to NIJE potpuno zadovoljeno.
Zaključno; ova studija pokazuje snažnu asocijaciju, NE dokazuje potpuno uzročnost na razini koju implicira, pa bi najtočnija formulacija bila (to je maksimum);
Rezultati su konzistentni sa zaštitnim učinkom cjepiva, ali su podložni značajnim ograničenjima vezanim uz dob, kohortu i trajanje praćenja.
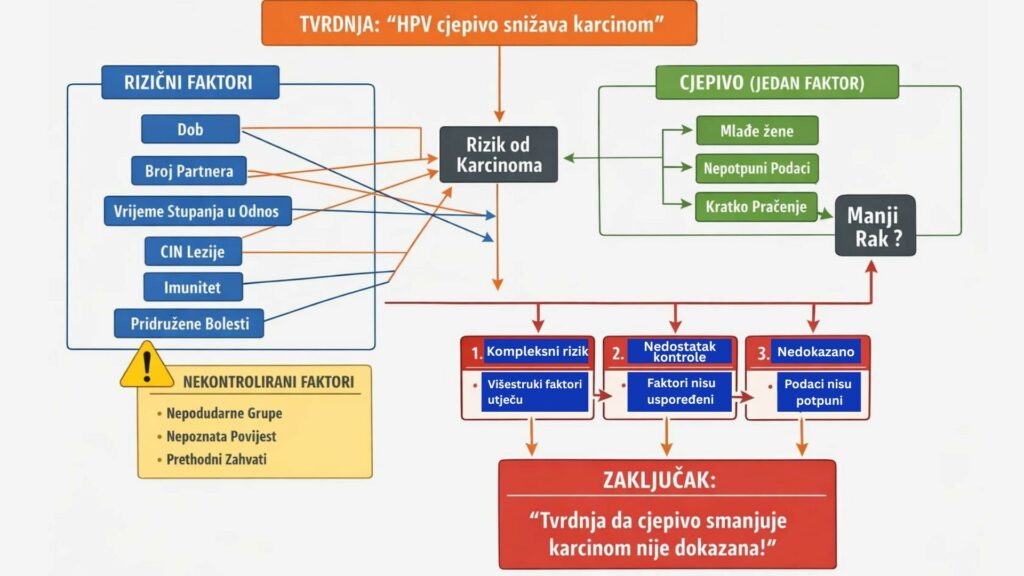
Kada bi se sve to pokušalo staviti na jedan jedini slajd, zbrojiti sve što ova studija ne pokazuje, niže je slajd (privatna zbirka) u kojem se pojavljuju sve sustavne greške, i kako se to onda reflektira na dizajn studije.
Na žalost živimo u svijetu koji cijelo vrijeme samo jednog patogena želi proglasiti krivcem, a nakon toga naći jednoznačno rješenje, i jednu mjeru za sve. Pitanje je tko će imati koristi od ovakvog pristupa, i koja je uloga znanosti u službi čovjeka?
Za zapitati se jesmo li se našli u slijepoj ulici u kojoj vidimo simptom, koji pogrešno proglašavamo uzrokom, a nakon toga simptom želimo eliminirati bez ikakvog vraćanja balansa u vlastito tijelo.

Ilustracija pokazuje koliko je potrebno biti pažljiv u procjenjivanju, skupljanju rezultata i interpretaciji, i koliko je važno sve sustavne greške dobro objasniti i uzimati u obzir. Ako bismo to promatrali kroz nadmetanje u brzini dva vozila, uzimajući u obzir gore priloženi slajd (vidljivo je što sve može utjecati na interpretaciju rezultata kada se sve to „spakira“ negdje sa strane).
Na početku utrke sve sustavne greške nalaze se u obliku jakog i snažnog vozila, ali vozilu smo probušili gumu prije starta, ostane samo jedno malo slabo vozilo koje postaje „pobjednik“, kao što se i interpretira i tvrdi.
No zanemarivanjem sustavnih grešaka na startu trke (jer smo namjerno ili nenamjerno probušili gumu), na kraju pobjednik nije realan, i dobit će „utrku“, a preferirani uzročnik je pobjednik (iako je pogonjen mini vozilom koje po svojim performansama nikada ne bi dobilo utrku).
Rezultat je da time dobivamo pobjednika (uzročnika) kojeg pod svaku cijenu proglašavamo krivcem, za već ionako rijedak događaj, i želimo ga pod svaku cijenu eliminirati, zatvarajući oči pred svim ostalim potencijalnim uzrocima, uključujući i potencijalne metode zdravstvene zaštite koja mora krenuti od primordijalne razine, a to je jedna stepenica prije primarne prevencije (cijepljenje protiv HPV-a) u dijelu primarne zdravstvene zaštite.
Zakonodavac i odgovorne agencije koje se brinu za zaštitu zdravlja ove populacije, morati će sjesti i detaljno razmisliti o konceptima liječenja, i sprečavanja bolesti, odnosno ne stvaranja terena za bolest koji se moraju provući kroz pet razina zdravstvene zaštite koji po novijem modernom konceptu jedini može biti čak i ekonomski održiv, a odgovaranjem na pitanja koja si sami moraju postaviti, mogu dobiti najjasnije odgovore, a ne prikazivati javnosti studije, i senzacionalističke naslove koji jedino mogu biti u službi propagande, jer se nalazi jedne populacije, ne mogu preslikati na globalnu razinu, pa tako ne mogu niti vrijediti za našu populaciju, sve dok se detaljno neovisno ne obradi naša populacija. (slike niže, privatna zbirka; pojam pet razina zdravstvne zaštite i osnovnih 5 pitanja koja proizlaze iz ove metodologije).


Reference:
- Clayton D, Schifflers E. Models for temporal variation in cancer rates. I: Age–period and age–cohort models. Stat Med. 1987.
- Keyes KM, Utz RL, Robinson W, Li G. What is a cohort effect? Comparison of three statistical methods. Int J Epidemiol. 2010.
- Doorbar J. Molecular biology of human papillomavirus infection and cervical cancer. Clin Sci. 2006.
- Plummer M, Peto J, Franceschi S. Time since first sexual intercourse and the risk of cervical cancer. Int J Cancer. 2012.
- Schiffman M, Wentzensen N. From human papillomavirus to cervical cancer. Cancer Epidemiol Biomarkers Prev. 2010.
- Arbyn M, et al. European guidelines for quality assurance in cervical cancer screening. Ann Oncol. 2010.
______________________________________________________
Stavovi izraženi u ovom članku su mišljenja autora i ne odražavaju nužno stavove Hrvatske udruge roditelja aktivista. Udruga pozdravlja stručnu, konstruktivnu i prijateljsku raspravu. Svoje mišljenje možete poslati putem maila info@cijepljenje.info
________________________________________________________
Hrvatska udruga roditelja aktivista neprofitna je udruga.
Ako želite podržati našu zajedničku borbu, podržite naš rad donacijom!
Hrvatska udruga roditelja aktivista
Broj računa: HR9823600001102643002
Opis plaćanja: Donacija
SWIFT CODE (za donacije iz inozemstva): ZABAHR2X
Postani član: https://cijepljenje.info/postani-clan/



